当“快”成为新潮流,我们是否真的准备好了?
近年来,加速重复经颅磁刺激(rTMS)及其更高效的变体——θ爆发刺激(TBS)方案,正在从学术研究走向临床实践。从最早尝试的两天15次治疗,到如今备受关注的斯坦福神经调控疗法(SNT/SAINT),加速方案以其大幅缩短的治疗周期和不劣于传统疗程的疗效,迅速赢得了临床医生和患者的关注。
2022年,SNT方案获得美国FDA批准,更是将这股热潮推向顶峰。越来越多的设备公司、临床中心开始布局加速TMS服务,试图让抑郁患者在一周内、甚至一天内完成原本需要4-6周的治疗。
然而,热度之下,冷静的声音不可或缺。
澳大利亚国立大学的Paul Fitzgerald教授及杭州师范大学车先伟副教授于2026年2月在Brain Stimulation(IF=8.4)发表题为“Accelerated rTMS: Complexities and clinical translation”的社论(Editorial)。本文将从临床实际应用的角度,系统梳理了加速TMS领域的核心争议。
尽管已有超过25项加速方案临床试验发表,但目前尚无任何一种加速方案被证明全面优于其他方案。相反,研究者们在治疗次数、间隔时间、脉冲剂量、刺激强度、靶向方法、左右侧选择等核心参数上,仍存在广泛分歧。
Q1 需要多少次治疗,以及在多长时间内进行?
目前的研究方案跨度极大,从每天三次治疗、持续六天的方案,到单日 20 次治疗的方案。此外,也有一批研究支持“中度加速(moderately accelerate)”方法的疗效,即通常在两到三周内进行每日两次rTMS/iTBS治疗。
Q2 两次治疗之间的最佳间隔时间?
现有研究使用的间隔从5分钟到50分钟不等,对于每日仅两次的方案,间隔甚至可延长至6–8小时。
SNT方案采用50分钟间隔,其理论依据来自大鼠海马脑片研究及有限的人体生理学研究,认为间隔<40分钟的多次iTBS可能无法累积最大效应。但这一设定也带来巨大临床负担:每日10次治疗意味着患者和医护人员需在12-14小时内完成全部流程。
但更直接相关的人体神经生理学研究给出了不同答案:
①以15分钟间隔进行三次iTBS,第三次治疗后皮层兴奋性显著增强;
②两次iTBS间隔15分钟可显著增强运动皮层兴奋。
这些结果提示,iTBS诱导的神经可塑性可以在15分钟的间隔内累积,而像50–60分钟这样较长的间隔在临床上也许并非必需,且操作更为不便。
值得注意的是,目前两项最大规模的加速iTBS临床研究也都采用了15分钟的间隔,并报告了与常规rTMS相当的临床效果。
综合来看,治疗间隔的最佳时长尚未有定论,但现有人体研究倾向于认为较短间隔(约15分钟)足以产生累积效应,也更临床可行。
Q3 每次加速 iTBS 治疗的最佳脉冲数是多少?
现有加速iTBS研究大多采用单次600或1800脉冲的标准方案,也有部分使用1200脉冲。
模型计算和实证数据均表明,不论600、1200还是1800,这些不同方案对前额叶皮层兴奋性的增强效果相近,暗示增加到1800未必带来额外收益。一项使用3000脉冲的研究甚至报告了较低的临床应答率。
从耐受性考虑,更多的脉冲也可能增加患者疲劳和不适感,因此在追求更高剂量的同时需兼顾可耐受性。目前尚缺乏直接比较不同脉冲数的RCT,因而各种剂量的疗效优势与副作用权衡仍未明确。
Q4 加速 iTBS 应用的最佳刺激强度是多少?
早期研究发现,TBS刺激可在低于个体运动阈值(RMT)的强度下调节皮层兴奋性,高于一定水平的强度甚至可能降低效应。临床初期试验多采用较低强度(低于运动阈值)进行TBS刺激。然而,在奠定iTBS疗效的THREE-D试验中,研究者使用了120% RMT的刺激强度,这一参数也在随后的实践中得到广泛应用。
至今,只有一项加速TBS研究对比了80%与120% RMT强度在疗效上的差异,结果未发现两者有显著差别。这提示在加速方案中,较低的刺激强度可能已足够发挥疗效。
Q5 靶向刺激DLPFC实现治疗效果的最佳方法是什么?
功能影像学指导下的神经导航可实现个体化靶向,但缺乏大样本前瞻性研究表明其临床疗效优于简化方法(标准“5厘米法”)。现代常用的定位方法如Beam F3技术考虑了患者头部大小,相对于标准“5厘米法”能更准确地定位背外侧前额叶(DLPFC),且操作简便。
目前尚无明确证据显示影像导航定位可显著提高疗效,因此其额外成本和复杂度在临床上难以完全证明其合理性。值得一提的是,已有研究表明,深部TMS也可在加速方案中应用,但其疗效与传统线圈相比尚缺少直接对照数据。
Q6 最佳的刺激方法是什么?
关于刺激模式的选择,多年来尚无定论。常规rTMS研究中,高频左侧刺激、低频右侧刺激、序贯双侧刺激以及深部TMS等多种方案均被尝试,但迄今没有一致证据表明其中任何一种明显优越。
在非加速TBS研究中,右侧cTBS和左侧iTBS均能改善抑郁,但基于THREE-D结果,左侧iTBS已成为临床常用标准。大多数加速方案沿用左侧高频rTMS或左侧iTBS作为单一刺激。也有研究采用序贯双侧TBS,即右侧cTBS联合左侧iTBS,发现其抗抑郁效果与常规rTMS相当。
有趣的是,一项直接比较左侧iTBS和右侧cTBS(各90,000脉冲,5天)的研究发现两者总体抗抑郁效应相似,但右侧cTBS对自杀意念和焦虑症状的改善更显著。综上,至今尚无法推荐加速rTMS的单一最佳刺激模式,各种模式均有支持证据,但也存在待解决的问题。
临床转化中的现实考量
尽管上述问题尚未完全解答,但现有证据已足以支持在特定临床情境下合理应用加速TMS/TBS方案:
偏远地区患者
压缩治疗时间,减少往返奔波,提升治疗可及性。
住院患者
缩短住院周期,降低医疗成本,加快床位周转。
急诊情境
需要快速反应的患者,比如伴有急性自杀意念的患者。
SNT方案在5天内即可观察到症状改善和缓解,速度往往超过了当下急症标准——电休克(ECT)的效果。此外,TBS治疗侵入性更低、操作更简便,并且疗效可能比氯胺酮治疗更持久。虽然目前尚缺乏直接比较加速TBS、ECT和氯胺酮的研究,但已有观点认为,5天加速TBS方案可以作为特定患者急症时的初始或过渡疗法,如在准备进行ECT治疗期间先行加速TBS治疗。
同时应关注安全性与耐受性问题:集中式治疗可能增加疲劳、头痛等不良反应,并加重临床资源调度压力。
总结
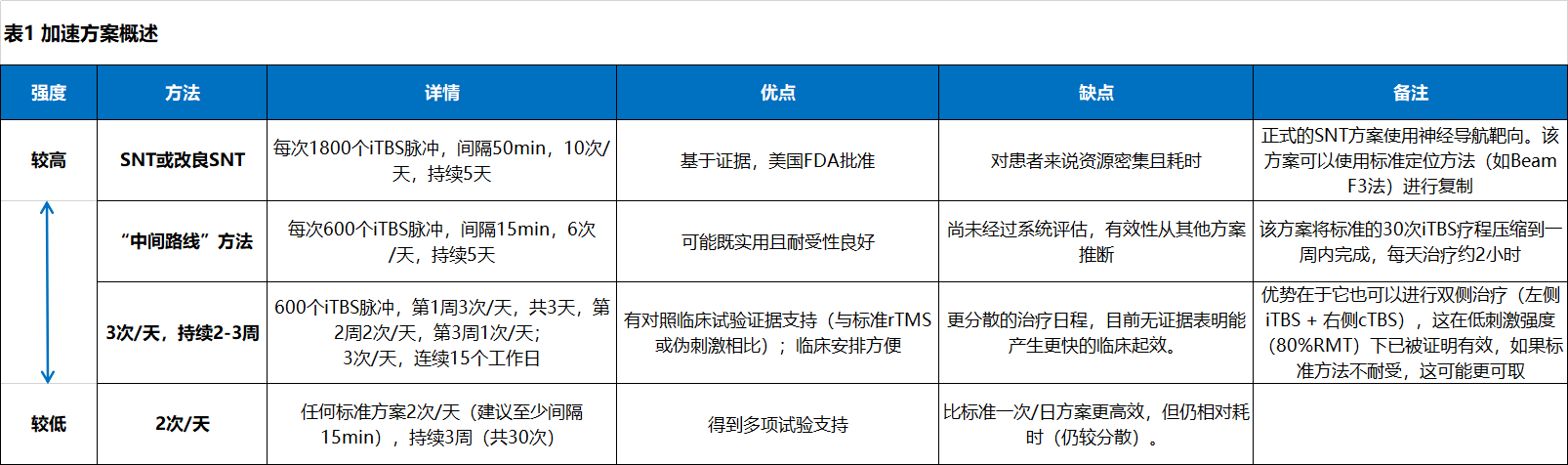
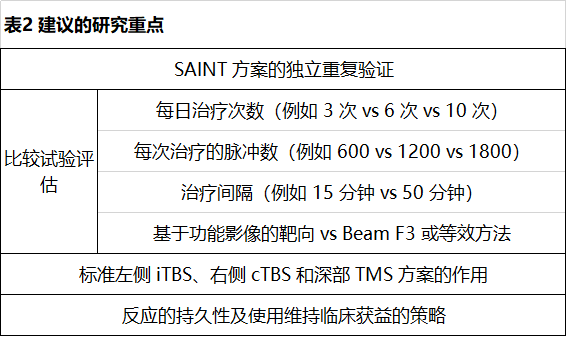
目前尚无任何一种方案可以被推荐为优于其他方案。表1总结了基于现有证据的几种临床上合理的选择,以及每种方案可能最适用的背景;表 2 列出了未来几年研究中需要关注的一些最紧迫的问题。
声明
此内容由英智科技临床支持部整理,欢迎批评指正,转载请注明出处。
参考文献:Fitzgerald, P. B., Lagopoulos, J., & Che, X. (2026). Accelerated rTMS: Complexities and clinical translation. Brain stimulation, 19(2), 103057. Advance online publication. https://doi.org/10.1016/j.brs.2026.103057